Yapışık Dişeti Zonunu Arttırma
Mukogingival Operasyonlar, dişleri çevreleyen dişeti ve alveol mukozası miktarı, konumu veya morfolojisindeki defektleri düzeltmek amacıyla uygulanan cerrahi işlemleri kapsar. Zira, dişeti ve alveol mukozasındaki defektler mevcut periodontal hastalığın şiddetini arttırabilir veya periodontal tedavinin başarısını engelleyebilir.
Mukogingival operasyonların amaçları şu şekilde sıralanabilir:
- Yapışık dişeti boyutunun arttırılması,
- Açığa çıkmış kök yüzeylerinin örtülmesi,
- İmplantlar çevresindeki mukozal defektlerin düzeltilmesi,
- Kuron boyu uzatma,
- Yüksek frenum tutunmalarının giderilmesi,
- Diş çekimi sırasında meydana gelebilecek kret çökmelerinin önlenmesi,
- Dişsiz alveol kretlerinin ogmentasyonu.
Mukogingival operasyon gerektiren sorunlar, çoğunlukla dişeti çekilmelerine bağlı olarak yapışık dişeti dikey boyutunun ve vestibül derinliğinin azalması şeklinde karşımıza çıkarlar.
Yapışık dişeti ve vestibül derinliğindeki bu azalma bireyin bölgeyi yeterince temizleyememesi ve mevcut iltihabın elimine edilememesi sonucunu doğurur. Bu olay, aşırı dentin duyarlılığı, kök çürüğü ve estetik bozukluk gibi sorunları da beraberinde getirebilir.
Dişeti çekilmelerine bağlı olarak ortaya çıkan sorunların eliminasyonuna yönelik mukogingival operasyonlar iki ana grupta incelenebilir:
Yalnızca
1.Yapışık Dişeti Dikey Boyutunu Arttıran Operasyonlar:
Bu tür operasyonlarda açık kök yüzeyleri dişetiyle örtülmeye çalışılmaz, yalnızca dişeti çekilmesinin apikalindeki yapışık dişeti zonu arttırılır.
2.Açık Kök Yüzeyini Örten Operasyonlar:
Bu tür operasyonlarda açığa çıkmış kök yüzeylerinin dişeti ile örtülmesi amaçlanır. Bu gerçekleşince hem yapışık dişeti dikey boyutu hem de vestibül derinliği arttırılmış olur. Dişeti çekilmelerinde mümkünse öncelikle tercih edilmesi gereken uygulamalar bunlardır.
Dişeti Çekilmelerinin Cerrahi Olarak Tedavisini Gerektiren Durumlar:
Tüm dişeti çekilmeleri cerrahi uygulama gerektirmez. Dişeti çekilmesine cerrahi tedavi uygulamak için, çekilmenin bir soruna neden oluyor olması gerekir. Bu sorunlar şunlar olabilir:
- Periodontal başlangıç tedavisi iyi plak kontrolüne rağmen zaman içinde ilerleyen dişeti çekilmeleri.
- Periodontal başlangıç tedavisi ve iyi plak kontrolüne rağmen bölgedeki iltihabın elimine edilememesi (Resim1).
- Estetik sorunlar.
- Diğer yöntemlerle tedavi edilemeyen dentin duyarlılığı.
Bu sorunlardan herhangi birinin varlığı cerrahi uygulamayı gerektirir.

YAPIŞIK DİŞETİ DİKEY BOYUTUNU ARTTIRAN MUKOGİNGİVAL OPERASYONLAR:
Bu gruptaki operasyon teknikleri şunlardır:
– Edlan-Mejchar Operasyonu
– Serbest Dişeti Grefti Operasyonu
Edlan- Mejchar Operasyonu:
İlk kez 1963’de Edlan ve Mejchar3 tarafından tanımlanan bu teknik, yapışık dişeti dikey boyutunu ve buna bağlı olarak vestibül derinliğini arttırmak amacıyla kullanılır. Hareketli alveol mukozası ile bir kısım dudak/yanak mukozası keratinize olmayan “yapışık dişeti” şekline dönüştürülür.
Lokalize ve generalize dişeti çekilmelerinde kullanılır. Daha sonra kuronale kaydırılan flap operasyonu yapılacaksa kullanılmamalıdır.
Serbest dişeti greftine göre estetik sonuçları daha iyidir. Renk ve kalınlık farkı oluşmaz. İkinci bir yara bölgesi gerektirmez. Ancak, kazanılan yapışık dişeti keratinize değildir. Bunu bir dezavantaj olarak kabul etmek zordur. Aynı zamanda, daha sonra açık kök yüzeylerini örtmek için kuronale kaydırılan flap operasyonu uygulanamaması da belki bir dezavantaj olarak değerlendirilebilir.
Edlan-Mejchar Tekniği:
İlk enzisyon dişeti çekilmesi olan bölgenin bir iki diş ötesindeki mukogingival sınır (MGS)’dan başlar. Apikale doğru dişeti çekilmesi olan bölgeye yaklaşacak şekilde 10-12 mm. kadar iner. Daha sonra yumuşak bir dönüşle MGS’a paralel bir yön alır. Ensizyon dişeti çekilmesi olan bölgede MGS’ın 10-12 mm. kadar apikalinde ve ona paralel olarak devam eder. Bu bölgenin sonuna gelindiğinde yine yumuşak bir dönüşle kuronale doğru yönelnir ve bir iki diş ötedeki MGS’da sonlanır. Bu ensizyonun derinliği 1-2 mm. olmalıdır. Daha sonra, bu ensizyon yerinden başlayarak kuronale doğru uzanan keskin bir diseksiyonla mukozal flap oluşturulur. Bu flap 1-2 mm. kalınlığındadır ve epitel ve epitelin altında bir miktar submukozal bağ dokusu içerir. Flabın hazırlanması sırasında çok dikkatli davranmak, onu perfore etmemek gerekir. Bu mukozal flap kuronalde MGS seviyesine kadar uzanmalıdır.
Mukozal flap hazırlandıktan sonra, bir doku pensi yardımıyla kuronale doğru kaldırılır ve MGS seviyesinde olan flap tabanında flabın altından alveol kemiğine dik ve horizontal yönde bir ensizyon yapılır. Daha sonra, periost elevatörü ile bu ensizyon yerinden başlayarak periost ve kas tutunmaları apikale doğru sıyrılır. Bu sıyırma işlemi ile dikey yöndeki genişliği 13-15 mm. olan çıplak bir kemik yüzeyi ortaya çıkarılır. Bu işlemi takiben, daha önce hazırlanmış olan mukozal flap bu çıplak kemik yüzeyi üzerine yerleştirilir. Flap üzerine 3-5 dakika basınç uygulanarak hem flabın kemik yüzeyine tam olarak adaptasyonu sağlanır hem de kanama kontrol altına alınır. Bu aşamada dikkat edilmesi gereken konu, flabın apikalinde dikey yönde en az 2 mm. lik kemik yüzeyinin açıkta kalması gerekliliğidir. Bu açıklık kas tutunmalarının kuronale doğru çıkmalarını engelleyecektir. Daha sonra, apikale doğru sıyrılmış olan periost ve kas tutunmaları istenirse makasla kesilerek kısaltılabilir. Herhangi bir dikiş işlemine gerek yoktur. Operasyon bölgesi bir periodontal pat ile örtülür.
Edlan-Mejchar Operasyonundan Sonra İyileşme:
Operasyon sonrasında, mukozal flabın beslenmesi, yapılan ensizyonlar nedeniyle, önemli ölçüde güçleşmiştir. Ancak, operasyondan hemen sonra flap tabanından başlayan revaskülarizasyon ile flap içindeki kan dolaşımı bir hafta içinde normale döner. Yara iyileşmesi 3-4 haftada tamamlanır. Bu süre içinde flabın apikalindeki bölgenin epitelizasyonu da tamamlanır.
Serbest Dişeti Grefti:
Baer ve Benjamin’ne göre, ilk kez Crane ve Younger tarafından 1902’de önerilen serbest dişeti grefti (SDG) uygulaması daha sonra, Bjorn (1963), Nabers (1966), Sullivan ve Atkins (1968) ve Pennel ve ark. (1969) tarafından ayrıntılı bir şekilde tanımlanmıştır.
SDG’leri yapışık ve keratinize dişeti oluşturdukları için Edlan-Mejchar tekniğine göre daha üstün olarak kabul edilebilirler. Zira, Edlan-Mejchar tekniği ile yapışık fakat keratinize olmayan bir mukoza zonu elde edilir.
Tek diş veya küçük diş grupları çevresindeki ilerleyen dişeti çekilmelerinde ve kuronale kaydırılan flap operasyonlarının birinci aşaması olarak kullanılır. Yapışık ve keratinize dişeti oluşturur.
İkinci bir yara bölgesi oluşturması önemli bir dezavantajdır. Ayrıca, alıcı bölgede renk ve kalınlık farkı meydana gelebilir. Bu olay, gülme hattı yüksek olan hastalarda verici bölge olarak palatinal mukoza kullanıldığında estetik sorun oluşturabilir. Verici bölgelerin sınırlı olması nedeniyle generalize dişeti çekilmelerini SDG ile tedavi etmek güçtür. Belirli aralıklarla yapılan birden fazla operasyon gerektirebilir.
SDG Operasyon Tekniği:
Öncelikle alıcı bölgeyi hazırlamak gerekir. Bunun için, greftin konulacağı bölgede, altındaki kemiğe sıkıca tutunan bir bağ dokusu yüzeyi açığa çıkarılır. SDG genellikle periost üzerine konulur. İlk ensizyon, yapışık dişeti zonunun yetersiz olduğu bölgede mukogingival sınırı takip eder. Mezyal ve distalde, yapışık dişetinin yeterli olduğu bölgelerde apikale doğru hafif bir eğim gösterir. Bu ensizyon kemiğe dik olarak yönlenir fakat kemiğe ulaşmaz. Çünkü, periost kemik üzerinde bırakılacaktır. Daha sonra, bu ensizyonun apikalinde kalan mukozal bağ dokusu ve kas lifleri keskin bir diseksiyonla altındaki periosttan ayrılır. Bu işlem, dudak ve/veya yanak dışa doğru çekilerek kolaylaştırılır. Bistüri periosta mümkün olduğunca paralel tutulur. Alıcı bölgede yalnızca kemiğe sıkıca tutunmuş olan periost dokusu kalmalıdır. Daha üstteki hareketli mukoza kısmı alıcı bölgede bırakılırsa greft de hareketli olacaktır. Alıcı bölge planlanan grefte göre dikey yönde en az 2 mm. daha geniş hazırlanmalıdır. Zira, iyileşme sırasında kasların kuronale doğru tırmanarak bölgeyi daraltması söz konusudur. Alıcı bölgenin hazırlanmasını takiben yara bölgesinin vestibül mukoza tarafındaki kenarı en apikalde periosta dikilerek sabitlenebilir. Bu işlem zorulu değildir, yapılırsa absorbe olabilen bir dikiş kullanmak gerekir.
Alıcı bölge bu şekilde hazırlandıktan sonra verici bölgeden greft elde etme aşamasına geçilir.
SDG Operasyonunda verici bölgeler tercih sıralarına göre şunlardır: a) Yapışık dişeti, b) Dişsiz bölgelerdeki çiğneme mukozası, c) Palatinal mukoza (en sık kullanılan bölgedir).
SDG Operasyonunda greftin verici bölgeden alınmasında mukotom adı verilen aletler kullanılabilir. El mukotomları, 7, 9, 11 veya 16 mm. genişliğinde greft sağlar. Mikromotorlara takılarak kullanılan mukotomlar ise 6,5 mm. genişliğinde ve 0.75 mm. kalınlığında greft sağlar. Mukotomlarla elde edilen greftler kare veya dikdörtgen şeklindedir. Elde edildikten sonra alıcı bölgeye göre ayrıca şekillendirilmeleri gerekir.
Bard-Parker No:15 bistüri, Kirkland gingivektomi bıçağı ve Doku pensi kullanarak da istenilen şekil ve kalınlıkta greft elde etmek mümkündür.
Verici bölge saptandıktan sonra öncelikle greftin boyutları ve şeklinin belirlenmesi gerekir. Periost üstüne konan greftler iyileşme sırasında %50 oranında büzülürler. Bu nedenle, kullanılacak greft dokusu ihtiyaç duyulan yapışık dişeti zonunun iki katı olmalıdır. Alıcı bölge de bu boyutlara uygun olarak hazırlanmıştır. Verici bölgeden greft almak için mukotom kullanılmayacaksa, greftin şekli daha önce çok hassas olarak belirlenmelidir. Bunun için steril aluminyum yapraklar kullanılabilir. Bu aluminyum yapraklar planlanan greftin boyutlarına göre şekillendirilerek verici bölgeye yerleştirilir ve ilk ensizyon bunun çevresini takip edecek şekilde yapılır. Bu ensizyon mukozaya dik yönde ve ortalama 1 mm. derinliğindedir.
Greft epitelle birlikte ince bir tabaka bağ dokusu içermelidir. Uygulamanın başarısında greftin kalınlığı önemli rol oynar. Greft iyileşmenin ilk aşamasında altındaki dokudan diffüzyon yoluyla beslenecektir. Greft fazla kalın olduğunda üst tabakaları canlılığını koruyamayacaktır. Kalın greftler aynı zamanda verici bölgede derin bir yara bölgesi oluşmasına da neden olur. Greft çok ince olduğunda ise aşırı düzeyde büzülecektir. Greftin ideal kalınlığı 0.75 – 1 mm. dir.
Aluminyum yaprağı çevreleyen ilk ensizyon yapıldıktan sonra aluminyum yaprak kaldırılır. Bu ilk ensizyon kenarlarından Kirkland gingivektomi bıçağıyla girilerek greft kenarları kaldırılır. Daha sonra kaldırılan bu kenarlardan bir doku pensiyle tutularak greft altındaki dokulardan Bard-Parker No:15 bistüri yardımıyla ayrılır. Tümüyle serbestlenen greft dokusunda gerekiyorsa bazı düzeltmeler yapılır. Örneğin, altında yağ dokusu varsa makasla çıkartılır. Zira, altındaki bağ dokusu greftin iyileşmesini olumsuz yönde etkiler.
Palatinal submukoza posterior bölgede kalın ve yağlıdır. Bu bölgeden alınan greftlerin altında düzeltme yapmak gerekebilir. Ayrıca, anterior bölgede de rugalar bulunur. Bu rugalar greft içine dahil edilirse, alıcı bölgede şekil bozukluğuna neden olurlar.
Verici bölgedeki kanama genellikle çok hafiftir, rahatlıkla kontrol altına alınabilir. Eğer, ısrarlı bir kanama varsa, gaz tamponla basınç uygulanabilir, bölgeye vazokonstrüktörlü anestezi enjekte edilebilir, kesilmiş damar saptanıyorsa rezorbe olan bir dikiş ipliği ile bağlanabilir.
Verici bölgedeki yara yüzeyi bir periodontal pat veya doku yapıştırıcısı (örn. siyanoakrilat) ile örtülebilir. Ancak, hastayı en rahat ettiren uygulama, yara bölgesinin bir akrilik stent ile örtülmesidir. Koruyucu özelliği çok iyidir. Stentle yara yüzeyi arasına koagülan emdirilmiş bir gazlı bez de konulabilir. Stent ilk birkaç gün sürekli, daha sonra ise yalnızca yemeklerde ve uykuda kullanılır. Greft mümkün olan en kısa sürede alıcı bölgeye yerleştirilir. Dışarıda bekletilmesi gerekiyorsa steril serum fizyolojik içinde bekletilmelidir.
Greft, alıcı bölgeye bağ dokusu yüzeyi periosta gelecek şekilde yerleştirilmelidir. Alıcı bölgedeki kanama durmuştur. Varsa aşırı pıhtı ortamdan uzklaştırılır. Greft ile alıcı bölge arasındaki kalın pıhtı tabakası damarlanmayı geciktirir. Ayrıca, mikroorganizmalar için mükemmel bir ortam oluşturarak infeksiyon riskini arttırır. Greft, alıcı bölgeye sıkıca adapte olmalıdır, aradaki boşluklar beslenmesini güçleştirir.
Greft, alıcı bölgenin kuronalindeki yara kenarına dikilerek stabilize edilir. Önce mezyal ve distal kenarlar dikilir. Daha sonra bu iki dikiş arasına gerekli sayıda dikiş atılır. Eğer, ihtiyaç duyulursa, bir yatay matres dikiş ile greftin alıcı bölgeye daha iyi adaptasyonu sağlanabilir. Dikişte, 4-0 veya 5-0 iplik ve küçük, keskin iğne kullanılır. Dikiş işlemi bittikten sonra nemli bir gaz tamponla 2-3 dakika basınç uygulanır. Bu basınç, altta kalan bir pıhtı tabakası oluşumunu ve bunun greftle alıcı bölge arasını açmasını engeller. Aşırı ve uygun olmayan yöndeki baskıdan kaçınmak gerekir. Periodontal pat konmasında yarar vardır. Bir hafta sonra pat ve dikişler alınır.
SDG Operasyonundan Sonra İyileşme:
Greftin başarılı olabilmesi için bağ dokusunun canlılığını koruyabilmesi gerekir. Vakaların çoğunda epitel canlılığını koruyamaz. Greft başlangıçta alıcı bölge ve çevresinden diffüzyon yoluyla beslenir.
Operasyon sonrası ilk günde bağ dokusu içinde ödem meydana gelir. bağ dokusu fibrilleri kısmen düzensizleşir ve dejenere olur. İyileşme ilerledikçe ödem çözülür ve dejenere olan bağ dokusu bölgelerinde granülasyon dokusu oluşur.
Greft dokusunun yeniden damarlanması 2. veya 3. günde başlar. Alıcı bölge ve çevresinden prolifere olan kapillerler greft içine girerler ve buradaki kapillerlerle anastomozlar yaparlar. Yeni oluşan kapillerler dejenere olmuş kapillerlerin yerlerini de doldururlar. Greftin en geç damarlanan kısmı orta kısmıdır. Damarlanma 10. günde tamamlanır.
Greft üzerindeki epitel dejenere olup dökülür. Yeni epitel dokusu alıcı bölgenin kenarlarındaki sağlam dokudan prolifere olarak greft yüzeyini örter. Dördüncü günde yüzeyde ince bir epitel tabakası vardır. Yedinci günde rete pegler oluşmuştur. Keratinizasyon 4. haftada tamamlanır. Greft üzerindeki epitelin nekroze olmasına ve yeni epitelin komşu dokulardan prolifere olmasına rağmen, greft dokusu özgün yapısını korur. Rengi, kıvamı, keratinizasyon düzeyi özgün konumundaki (palatinal mukozadaki gibi) gibidir (Resim 2). Bu olay, oral mukoza bağ dokusunun üzerindeki epitelin yapısını belirleyecek genetik özelliklere sahip olduğunu göstermektedir. Zaten, klinik çalışmalar keratinize bölgelerden alınan yalnızca bağ dokusunu içeren greftlerle de keratinize dişeti kazanıldığını göstermiştir.
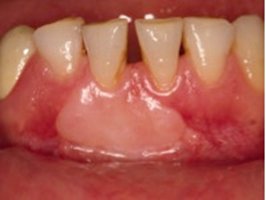
Mikroskobik çalışmalar, 0.75 mm. kalınlığındaki greftlerin 10,5 haftada iyileştiğini, 1.75 mm. kalınlığındaki greftlerin ise 16 haftada veya daha uzun sürede iyileştiğini göstermiştir.
SDG’leri yapışık dişeti dikey boyutunu başarılı bir şekilde arttırırlar. İncelemeler, uygulamadan 24 hafta sonra kemik üzerine yerleştirilen greftlerin % 25 oranında, periost üzerine yerleştirilen greftlerin ise % 50 oranında büzüldüğünü göstermiştir. Büzülme en fazla ilk 6 hafta içinde meydana gelir.
SDG’leri dişeti çekilmelerini engelledikleri gibi plak kontrolünün çok iyi olduğu durumlarda serbest dişeti kenarının kuronale doğru yükselerek açık kök yüzeyinin örtülmesini de sağlayabilirler. Dişeti oluğu derinliğinde bir artışa neden olmayan bu olay “creeping ataşman” olarak adlandırılır.
SDG ler yapışık dişeti miktarını arttırmanın yanı sıra açığa çıkmış kök yüzeylerini örtmede de kullanılabilirler. SDG uygulamalarına, bazı eksizyonları takiben açığa çıkan kemik ve kök yüzeylerini örtmede de başvurulabilir. Böylelikle, dişeti çekilmesi, kemik rezorpsiyonu gibi postoperatif kalıcı hasarların oluşması engellenebilir.
SDG uygulamalarından sonra, bir komplikasyon olarak, greft altındaki kemik dokusunda ekzostoz meydana gelebilmektedir. Sıklıkla görülmeyen bu ekzostozların, cerrahi uygulama sırasında periostun zedelenmesine bağlı olarak oluştuğu ileri sürülmektedir. Oluşum nedeni kesin olarak saptanamamış olan bu ekzostozlar genellikle sorun yaratmazlar ve gerektiğinde cerrahi olarak çıkarıldıklarında nüksetmezler4 (Resim 3).

Kaynaklar:
- Baer PN and Benjamin SD. Gingival grafts: A historical note. J Periodontol 1981; 52: 206.
- Bjorn H. Free transplantation of gingiva propria. Sven.Tandlak Tidskr. 1963; 22: 684.
- Edlan A and Mejchar B. Plastic surgery of the vestibulum in periodontal therapy. Int Dent J. 1963; 13: 593.
- Efeoğlu A, Demirel K. A further report of bony exostosis occuring as a sequela to free gingival grafts. Periodontal Clinical Investigations. 1994;16: 20.
- Gordon HP, Sullivan HC, Atkins JH. Free Autogenous gingival grafts, Part II. Suplemental findings: histology of the graft site, Periodontics 1968; 6: 130.
- Karring T, Lang NP, Löe H. The role of gingival connective tissue in determining epithelial differentation. J Periodontal Res 1975;10: 1-11.
- Lindhe J, Lang NP, Karring T. Clinical Periodontology and Implant Dentistry. Blackwell Munksgaard, 2008.
- Matter J, Cimasoni G. Creeping attachment after free gingival grafts. J Periodontol 1976; 47: 574.
- Nabers JM. Free gingival grafts. Periodontics, 1966; 4: 243.
- Newman MG, Takei HH, Klokkevold PR, Carranza FA. Carranza’s Clinical Periodontology. Saunders-Elsevier 2009.
- Pennel BM, Tabor JC, King KO, Towner JD, Fritz BD and Higgason JD. Free masticatory mucosa graft. J Periodontol, 1969; 40: 162.
- Sullivan HC and Atkins JJ. Free otogenous gingival grafts. I. Principles of succesful grafting. Periodontics, 1968; 6: 152.
- The American Academy of Periodontology, Chicago, ABD. Glossary of Terms in Periodontology, 2001.
